Universidad
-
Introducción al cursoDiagnóstico1 Cuestionario
-
Módulos principalesComprensión lectora12 Temas|24 Cuestionarios
-
Introducción a la comprensión lectora
-
Ámbito de estudio: Qué es
-
Ámbito de estudio: Identificación e interpretación de información I
-
Ámbito de estudio: Identificación e interpretación de información II
-
Ámbito de estudio: Evaluación de la forma y el contenido
-
Ámbito literario: Qué es?
-
Ámbito literario: Identificación e interpretación de información
-
Ámbito literario: Evaluación de la forma y el contenido I
-
Ámbito literario: Evaluación de la forma y el contenido II
-
Ámbito de participación social: Qué es?
-
Ámbito de participación social: Identificación e interpretación de información
-
Ámbito de participación social: Evaluación de la forma y el contenido
-
Introducción a la comprensión lectora
-
Pensamiento matemático18 Temas|36 Cuestionarios
-
Introducción al pensamiento matemático
-
Sentido numérico: Propiedades y operaciones
-
Sentido numérico: Conjunto de números
-
Sentido numérico: Expresiones algebraicas
-
Sentido numérico: Proporcionalidad y razón de cambio
-
Sentido numérico: Porcentajes
-
Lenguaje matemático: Razonamiento algebraico
-
Conexiones: Ecuaciones
-
Desarrollo de usos: Productos notables y factorización
-
Desarrollo de usos: Plano cartesiano
-
Desarrollo de usos: Línea recta
-
Desarrollo de usos: Representaciones gráficas
-
Desarrollo de usos: Funciones
-
Conexiones: Sistemas de ecuaciones
-
Estimación: Medidas descriptivas
-
Estimación: Probabilidad
-
Lenguaje matemático: Trigonometría
-
Resignificaciones: construcción de ecuaciones y series
-
Introducción al pensamiento matemático
Cuestionario 2: Introducción a la comprensión lectora
marzo 1, 2026
Resumen del Cuestionario
0 of 8 Preguntas completed
Preguntas:
Información
Ya has completado el cuestionario anteriormente. Por lo tanto no puedes iniciarlo de nuevo.
Cargando Cuestionario…
Debes iniciar sesión o registrarte para empezar el cuestionario.
En primer lugar debes completar esto:
Resultados
Resultados
0 de 8 Preguntas respondidas correctamente
Tu tiempo:
El tiempo ha pasado
You have reached 0 of 0 point(s), (0)
Earned Point(s): 0 of 0, (0)
0 Essay(s) Pending (Possible Point(s): 0)
| Puntuación media |
|
| Tu puntuación |
|
Categorías
- Sin categorizar 0%
- 1
- 2
- 3
- 4
- 5
- 6
- 7
- 8
- Actual
- Revisar
- Respondido/a
- Correcto
- Incorrecto
-
Pregunta 1 de 8
1. Pregunta
Buscar el significado de las palabras que desconocemos nos sirve para:
CorrectoIncorrecto -
Pregunta 2 de 8
2. Pregunta
Después de leer el texto expositivo “Una estrella gigante se oscurece”, identifica sus partes:
Una estrella gigante se oscurece
Por Martha Duhne Backhauss (1) En diciembre de 2019 varios astrónomos reportaron un hecho insólito: Betelgeuse, una estrella gigante roja de la constelación de Orión, estaba perdiendo brillo. El fenómeno continuó los siguientes meses y para febrero de 2020 su brillo había disminuido a 35%. Y dos meses después, lo había recuperado. Cambios tan dramáticos son poco frecuentes en el Universo (véase ¿Cómo ves? Núm. 261). (2) Betelgeuse es una estrella supergigante roja que se localiza relativamente cerca de la Tierra, a 724 años luz; actualmente tiene un radio igual a 900 veces el del Sol. Si la colocamos en el centro del Sistema Solar, se tragaría a todos los planetas desde Mercurio hasta Marte. (3) Las observaciones demostraron que el oscurecimiento se debía a polvo sólido, probablemente producido por la misma estrella, que formó una pantalla y bloqueó parte de su brillo. Esto no parece una señal de explosión inminente. (4) Las estrellas no son cuerpos celestes inmutables. Pasan por diferentes etapas dependiendo de su masa. Una estrella se forma cuando la gravedad concentra en una región suficiente masa a una temperatura adecuada para dar inicio a un proceso llamado fusión nuclear, en el que varios núcleos atómicos se unen y forman un núcleo más pesado. En el caso de una estrella como el Sol, se fusionan núcleos de hidrógeno para formar helio, liberando energía. (5) Las estrellas gigantes rojas se encuentran en la etapa final de su evolución y cuando este combustible nuclear se termina, cesa la fusión nuclear: la estrella explota y se transforma en una supernova. Los astrónomos se preguntaron si esto era lo que le estaba pasando a Betelgeuse. (6) Utilizando los instrumentos del Observatorio Europeo Austral en el Gran Telescopio de Chile, Miguel Montargès y sus colegas, uno del ciclo de nacimiento ellos, José Sánchez Bermúdez del Instituto de Astronomía de la UNAM, capturaron imágenes de Betelgeuse tanto antes como durante lo que llamaron el Gran Oscurecimiento. Comparando estas imágenes observaron que la estrella no se había contraído ni había perdido su brillo de manera uniforme. El cambio se concentró en el hemisferio sur de la estrella. (7) Hasta ahora los astrónomos no tienen forma de predecir cuándo morirá una estrella. Pero los resultados de esta investigación, publicados en la revista Nature el mes de junio, sientan las bases para entender mejor las propiedades de un grupo de estrellas, las masivas gigantas rojas, lo que resulta relevante ya que son protagonistas del ciclo de nacimiento y muerte estelar y de la evolución química. Duhne Backhauss, Martha, “Una estrella gigante se oscurece”, ¿Cómo ves? Revista de Divulgación de la Ciencia, no. 273, agosto de 2021. Recuperado de http://www.comoves.unam.mx/numeros/indice/273
CorrectoIncorrecto -
Pregunta 3 de 8
3. Pregunta
Revisa la lectura “Secuelas: el síndrome post-COVID” y señala los elementos que debes ubicar en la etapa previa a la lectura:
Secuelas: el síndrome post-COVID
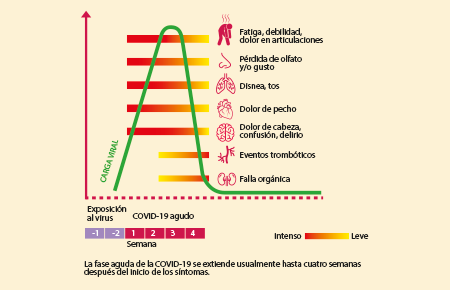
Secuelas: el síndrome post-COVID José Juan Lozano, Elizabeth Mendoza, Araceli Pérez López, Yvonne Rosenstein y Aleph Prieto Poco a poco el personal de salud y los científicos han ido descubriendo los estragos que la COVID-19 deja en la calidad de vida de enfermos que se han recuperado. La historia de la humanidad está sembrada de epidemias que arrasan poblaciones. Una de las más famosas por su magnitud fue la pandemia de influenza de 1918 que cundió por todos los continentes habitados. Esta versión de gripe mató a más personas que la Primera Guerra Mundial (1914- 1917), de la cual fue contemporánea. Más recientemente padecimos la pandemia de influenza (A) H1N1, con la ventaja de que en 2009 ya existían un antiviral eficaz y una vacuna. La pandemia actual se originó a finales del año 2019 en una provincia de China. El agente que causa la COVID-19 es un tipo de virus que tiene en la cubierta externa unas protuberancias en forma de espiga que recuerdan la corona solar en los eclipses (véase ¿Cómo ves?, Núm. 263). Las espículas se componen de una proteína llamada spike (“pico”), o S, que actúa como una llave de entrada para penetrar en las células. Las variantes que han surgido tienen modificaciones en la proteína S. Para septiembre de 2021 en México han muerto 240 906 personas, y se reporta un porcentaje de recuperación de aproximadamente 80 %. El SARS-CoV-2 seguirá siendo nuestra realidad por algún tiempo. Hay que seguir atendiendo las medidas de prevención. Los factores de riesgo más importantes para padecer la forma grave e incluso mortal de COVID-19 son obesidad, hipertensión arterial y diabetes mellitus. Además de estas “comorbilidades”, otro factor de riesgo es la edad avanzada, aunque ahora vemos que los jóvenes y los niños también se pueden enfermar. En México una de cada cuatro personas es obesa o tiene sobrepeso, y con frecuencia las mismas personas presentan hipertensión arterial y diabetes mellitus, por lo que no es sorprendente que en nuestro país haya cundido la COVID-19 grave y mortal. Por el alto porcentaje de la población mexicana que padece estas comorbilidades es posible que la COVID-19 deje secuelas en más pacientes. Primer paso: la fase aguda La cerradura en la que entra la llave de la proteína S cuando el virus invade las células es una enzima llamada ACE2 (siglas en inglés de “enzima convertidora de angiotensina 2”). Esta enzima es muy común en el organismo. Se encuentra en la superficie de células de muchos órganos y tejidos, pero es particularmente abundante en los pulmones, las arterias, el corazón, los riñones, el intestino y el cerebro. Por eso el virus puede infectar prácticamente cualquier parte del cuerpo, de la cabeza a los pies, lo que explica la amplia variedad de síntomas y de funciones que se ven afectadas durante la fase aguda de la enfermedad, así como las secuelas que deja. La fase aguda de COVID-19 se manifiesta de muchas maneras, que van desde el estado asintomático hasta la muerte. En personas con factores de riesgo, los síntomas más frecuentes son fiebre, tos seca, dolores musculares, cansancio extremo, dolor de garganta y cabeza, diarrea, y pérdida del sentido del gusto y del olfato. La gravedad de la enfermedad dependerá de los órganos afectados. Es frecuente que la COVID-19 cause obstrucción de los vasos sanguíneos, lo cual se relaciona con que la sangre tiende a coagularse en esta enfermedad, y sobre todo con un aumento anormal en los niveles de moléculas que provocan inflamación. Así, en la COVID-19 hay daños inducidos directamente por el virus en las células: daño en el interior de venas y arterias pequeñas y alteraciones en la coagulación que pueden resultar en coágulos. Pero además la presencia del virus desencadena una respuesta inmunitaria que en algunos pacientes es excesiva; al acudir en tropel células del sistema inmunitario a los pulmones provocan en ellos una inflamación desbocada. Dichas células responden así a las señales de las células invadidas por el virus. Estas señales se componen de moléculas conocidas como citocinas, que a su vez atraen más células inflamatorias al sitio de infección, produciendo aún más de estas moléculas en lo que se conoce como “tormenta de citocinas”, característica de la COVID-19. La tormenta de citocinas agrava los síntomas de la COVID-19 y si persiste puede causar la muerte (véase ¿Cómo ves?, Núm. 262). Lo bueno es que estos largos meses de pandemia también han sido de aprendizaje. Ahora los médicos entienden mejor esta nueva enfermedad y disponen de tratamientos, además de vacunas. Después de la COVID Las investigaciones clínicas recientes apuntan a que los síntomas observados después de padecer COVID-19 —las secuelas— también se deben a la inflamación de la fase aguda. Llamamos síndrome post-COVID al conjunto de síntomas que persisten más allá de tres semanas después del diagnóstico de la enfermedad. La incidencia de este síndrome se estima entre 10 y 35 % de los casos, pero puede alcanzar hasta un 85 o 90 % en pacientes que fueron hospitalizados. En otras palabras, nueve de cada 10 pacientes que presentaron COVID-19 grave sufren secuelas. Además de los síntomas más comúnmente asociados al síndrome post-COVID (fatiga, falta de aire, dolor de pecho, pérdida del olfato y gusto), también se presentan síntomas metabólicos (colesterol alto), vasculares (presión alta) y neurológicos (trastornos del sueño, alteraciones de la memoria, del comportamiento, de la actividad muscular), así como neuropatías (debilidad, entumecimiento y dolor en algunas partes del cuerpo). Parece que estos problemas persistentes en el síndrome post-COVID están relacionados con la inflamación residual. El síndrome post-COVID podría también resultar del daño a varios órganos, de los efectos de la ventilación mecánica en los pacientes intubados o de la interacción con otros padecimientos que el paciente ya tenía. Más de una tercera parte de los pacientes con síndrome post-COVID tienen comorbilidades, las más comunes de las cuales son hipertensión y diabetes mellitus. Esto confirma que nuestro estilo de vida y hábitos son determinantes en hacernos resistentes o, por el contrario, vulnerables a las enfermedades. La fatiga es el síntoma más comúnmente reportado por los pacientes con síndrome post-COVID (17-72 %) y se ha reportado hasta siete meses después del inicio de la enfermedad. Aún no se sabe si hay relación entre la fatiga, la gravedad de la COVID-19 y los niveles de inflamación propios de algunas comorbilidades como la diabetes. Entre los mecanismos propuestos para explicar la fatiga se encuentran el estrés oxidativo (véase ¿Cómo ves? Núm. 89), la inflamación leve y la alteración en la generación de proteínas de choque térmico, un grupo de proteínas que producen nuestras células para contender con situaciones de estrés (como las impuestas por la COVID-19). La recuperación de los sentidos del gusto y el olfato puede tomar más de un mes, pero en algunos enfermos llega a tardar hasta seis meses después de la fase aguda de la enfermedad. Se piensa que el mecanismo mediante el cual la infección por SARS-CoV-2 lleva a la pérdida del olfato podría estar relacionado con daño a las neuronas del epitelio olfatorio. En el caso de la pérdida del gusto el mecanismo no está claro, pero podría relacionarse con un daño directo al órgano del gusto, ya que el receptor ACE2 se encuentra también en la lengua y en la boca. Incluso cuando se recuperan esos sentidos, se ha reportado modificación en la percepción de olores y sabores. Las secuelas respiratorias y físicas son de las más comunes entre pacientes hospitalizados por COVID- 19, y persisten por meses después de que el paciente deja el hospital. Se ha reportado que hasta un 40 % de los sobrevivientes de COVID-19 que experimentaron disnea (falta de aire) durante la fase aguda siguen padeciendo este síntoma por lo menos cuatro meses después del inicio de la enfermedad. Y hasta el 22 % de los pacientes con síndrome post-COVID sufren dolor de pecho. Estas secuelas se han relacionado con daño pulmonar residual y tienen un impacto importante en la calidad de vida del paciente. Secuelas neurológicas Como ya mencionamos, el SARS-CoV-2 puede infectar varios tipos de células, y esto incluye a las neuronas. En el cerebro, las neuronas son las células clave para procesar la información sensorial que recibimos del medio ambiente, formar recuerdos, controlar el movimiento de las partes del cuerpo y en general para el funcionamiento del sistema nervioso central. Resulta lógico entonces que los síntomas neurológicos del síndrome post-COVID sean diversos e incluyan pérdida de la concentración, problemas con la memoria, trastornos de ansiedad y dificultades para ejecutar movimientos. De hecho, hasta el 74% de los pacientes que padecieron dificultad respiratoria aguda y requirieron ventilación mecánica han presentado algún tipo de deterioro cognitivo. Si bien el deterioro cognitivo post-COVID que se ha reportado no es incapacitante, aún se desconoce si es transitorio o progresivo. La comunicación entre las neuronas también puede verse afectada durante la fase aguda de la COVID-19 —y dejar secuelas— al parecer debido al daño a los axones, que son los “cables” que tienen las neuronas para pasar mensajes entre ellas por medio de impulsos nerviosos. En pacientes que presentaron COVID-19 grave, una secuela relacionada al proceso inflamatorio intenso es el síndrome de Guillain-Barré, una enfermedad en la que nuestro propio sistema inmune ataca componentes de los axones, resultando en debilidad muscular que por lo general comienza en los pies y las piernas y que puede llegar a la parálisis o afectar el bulbo raquídeo, sitio de integración de procesos vitales como el latido del corazón y el control de la respiración. Afortunadamente esto es muy poco frecuente, y menos del 0.5% de los pacientes de COVID-19 desarrollan síndrome de Guillain-Barré. Dado que esta enfermedad es tan nueva, el seguimiento que se ha dado a los pacientes aún no rebasa por mucho los 12 meses, y todavía no sabemos si este daño neurológico es permanente. Como parte del síndrome post-COVID también se ha observado inflamación de los vasos sanguíneos del cerebro. Esto puede ocasionar obstrucción de las arterias que deriva en una trombosis o en hemorragias cerebrales. Lo anterior interrumpe el flujo de oxígeno cerebral y lleva a la muerte de las neuronas en las regiones afectadas, lo que sin duda tiene consecuencias graves. Aunque son pocas las personas que han presentado estas secuelas, en general debemos estar atentos a cualquier signo que deba ser atendido por un médico. Seguramente el intenso trabajo de los científicos y médicos pronto nos dará respuestas y opciones terapéuticas. Los datos disponibles hasta el momento indican que al menos 10% de los pacientes que sobreviven a la COVID-19 padecen síntomas semanas después de haber superado la fase aguda de la enfermedad, aunque esta cifra puede estar subestimada debido a que gran parte de los casos de COVID-19 no se diagnostican formalmente. Aún sabemos muy poco de la evolución de las secuelas, principalmente porque se trata de un síndrome nuevo y no hemos podido observar a los pacientes durante mucho tiempo. Día con día, los hospitales y centros de investigación aportan datos nuevos que permiten identificar mejor a los pacientes con síndrome post-COVID y desarrollar estrategias efectivas para tratar o incluso prevenir las secuelas de la COVID-19. Esta enfermedad nos ha traído retos que los médicos y los científicos del mundo entero han confrontado trabajando para entender y combatir la COVID-19, y también ahora con el síndrome post-COVID. Pérez Solis, Isabel, “Coronavirus. Las inquietantes secuelas de la COVID-19”, Ciencia UNAM, DGDC: http://ciencia.unam.mx/leer/1091/despues-del-coronavirus-las-inquietantes-secuelas-de-la covid-19- “Alteraciones del sueño post-COVID-19 y los síntomas a largo plazo”, La UNAM responde: www.youtube.com/watch?v=pS1J1OeKc00 Respira México, Teatro UNAM, Cultura UNAM: https://respirateatrounam.com.mx José Juan Lozano Nuevo es médico internista del Hospital General Ticomán. Elizabeth Mendoza Portillo es médico y jefa de guardia del servicio de Terapia Intensiva Neurológica del Instituto Nacional de Neurología “Manuel Velasco Suárez”. Araceli Pérez López es investigadora titular de la Unidad de Investigación en Biomedicina de la Facultad de Estudios Superiores Iztacala de la UNAM. Yvonne Rosenstein es investigadora titular del Departamento de Fisiología Molecular y Bioprocesos del Instituto de Biotecnología de la UNAM. Aleph Prieto es investigador titular del Departamento de Neurobiología Celular y Molecular del Instituto de Neurobiología de la UNAM.
 CorrectoIncorrecto
CorrectoIncorrecto -
Pregunta 4 de 8
4. Pregunta
¿Quién puede ser un posible lector del texto “Alberto Tejeda Perea. Pionero en etología clínica”?
Alberto Tejeda Perea Pionero en etología clínica
Por Concepción Salcedo Meza Los perros domésticos son los animales de compañía por excelencia. Esta relación proviene de épocas remotas y ha dado lugar a una verdadera simbiosis entre humanos y lobos (ancestros de los perros) a través de un proceso evolutivo conjunto. Pero el mejor amigo del hombre no siempre es tan amistoso. Lo mismo se puede decir de otras mascotas. La ciencia de la etología clínica, o psiquiatría clínica veterinaria, estudia, previene y diagnostica las alteraciones del comportamiento de animales como perros, gatos, aves y hurones, y diseña terapias para tratarlas. Sobre esta área de la medicina veterinaria giran las pasiones científicas del doctor Alberto Tejeda Perea, coordinador del área clínica del Hospital de Especialidades en Etología y Fauna Silvestre de la Facultad de Medicina Veterinaria y Zootecnia (FMVZ) de la UNAM. La preocupación por el bienestar de los animales surgió en Inglaterra en los años 60 como respuesta a la explotación de los animales de granja, que eran tratados como cosas. Se formó así un movimiento que pugna porque los animales no padezcan dolor, sed ni hambre y reivindica su derecho al bienestar emocional. Pionero de investigación en etología clínica en la UNAM y Latinoamérica, Tejeda explica la importancia que ha adquirido esta disciplina en el contexto de la medicina veterinaria. “En las terapias con perros he observado que el papel de éstos dentro de las familias actuales ha cambiado. Hoy hay una fuerte dependencia entre el animal y el propietario, apego que es normal para sobrevivir en términos de adaptación, considerando que los perros son algo así como lobos mentalmente inmaduros, y por lo tanto dependientes de los seres humanos, lo que los hace diferentes a los lobos. En ocasiones, al dejarlos solos, se presenta lo que se conoce como ansiedad por separación o síndrome de ansiedad general (angustia en los humanos). Este hecho nos ha llamado la atención por su semejanza con el equivalente humano a nivel conductual-emocional. Ésa es mi línea principal de investigación”. “Me intrigan los estudios comparativos de humanos y animales por la semejanza que se ha observado en el funcionamiento neurológico de unos y otros. Por ejemplo, se ha comprobado que algunos animales sufren también algo parecido al mal de Alzheimer, que en perros y aparentemente en gatos se conoce como síndrome de disfunción cognitiva y consiste en desorientación, cambios en el ciclo y la conducta”. Tejeda añade que hace tiempo se sospechaba que los perros podían padecer esquizofrenia y los estudios recientes han podido constatar que es muy posible que sí. De hecho, los etólogos clínicos han aplicado a los animales tratamientos farmacológicos que se aplican a las personas. La etología moderna, subraya Teje da, aplica la metodología científica de Niko Tinbergen, conocido como uno de los padres de la etología y ganador del Premio Nobel en Fisiología. Ésta se basa en cuatro preguntas: ¿por qué actúa un animal de determinada manera?, ¿por qué cambia de conducta con el aprendizaje?, ¿qué influencia tiene la genética en la conducta? y ¿cuál es el disparador de esa conducta desde el punto de vista fisiológico? Como resultado de esto, la etología clínica observa en los animales las variables fisiológicas y trata de entender el medio físico y el medio social del animal, así como su relación con los humanos y sus manifestaciones conductuales. En este proceso la educación y la actitud del propietario son fundamentales para rectificar la conducta de la mascota. Tejeda recuerda: “Durante un año tratamos con terapia de etología clínica a Dalí, un perro chihuahua, que llegó a nuestro hospital sin pelo por una dermatitis aguda. Ahora está saludable”. Después de su jornada académica, el doctor Tejeda disfruta la pintura de los impresionistas. Suele ir al cine y a la ópera, y tiene una suntuosa voz de tenor. Ha sido cantante del coro de su facultad y disfruta interpretando música romántica. En poco tiempo Roberto Tejeda Perea cumplirá 25 años de docencia, labor en la que trata de contagiar a los jóvenes de sus aspiraciones científicas. Salcedo Meza, Concepción, “Alberto Tejeda Perea. Pionero en etología clínica”, ¿Cómo ves? Revista de Divulgación de la Ciencia, no.154, septiembre de 2011. Recuperado de http://www.comoves.unam.mx/numeros/quienes/154
CorrectoIncorrecto -
Pregunta 5 de 8
5. Pregunta
¿Qué debes hacer para comprender un texto en su totalidad?
El artista del hambre
El artista del hambre El empresario había fijado cuarenta días como el plazo máximo de ayuno, más allá del cual no le permitía ayunar ni siquiera en las capitales de primer orden. Y no dejaba de tener sus buenas razones para ello. Según le había señalado su experiencia, durante cuarenta días, valiéndose de toda suerte de anuncios que fueran concentrando el interés, podía quizá aguijonearse progresivamente la curiosidad de un pueblo; pero pasado este plazo, el público se negaba a visitarle, disminuía el crédito de que gozaba el artista del hambre. Claro que en este punto podían observarse pequeñas diferencias según las ciudades y las naciones; pero, por regla general, los cuarenta días eran el período de ayuno más dilatado posible. Por esta razón, a los cuarenta días era abierta la puerta de la jaula, ornada con una guirnalda de flores; un público entusiasmado llenaba el anfiteatro; sonaban los acordes de una banda militar; dos médicos entraban en la jaula para medir al ayunador, según normas científicas; y el resultado de la medición se anunciaba a la sala por medio de un altavoz; Por último, dos señoritas, felices de haber sido elegidas para desempeñar aquel papel mediante sorteo, llegaban a la jaula y pretendían sacar de ella al ayunador y hacerle bajar un par de peldaños para conducirle ante una mesilla en la que estaba servida una comidita de enfermo cuidadosamente escogida. Y en este momento, el ayunador siempre se resistía Franz Kafka, El artista del hambre, 1924
CorrectoIncorrecto -
Pregunta 6 de 8
6. Pregunta
Selecciona cuál de las siguientes opciones es el mensaje explícito del texto “Una estrella gigante se oscurece”
Una estrella gigante se oscurece
Por Martha Duhne Backhauss (1) En diciembre de 2019 varios astrónomos reportaron un hecho insólito: Betelgeuse, una estrella gigante roja de la constelación de Orión, estaba perdiendo brillo. El fenómeno continuó los siguientes meses y para febrero de 2020 su brillo había disminuido a 35%. Y dos meses después, lo había recuperado. Cambios tan dramáticos son poco frecuentes en el Universo (véase ¿Cómo ves? Núm. 261). (2) Betelgeuse es una estrella supergigante roja que se localiza relativamente cerca de la Tierra, a 724 años luz; actualmente tiene un radio igual a 900 veces el del Sol. Si la colocamos en el centro del Sistema Solar, se tragaría a todos los planetas desde Mercurio hasta Marte. (3) Las observaciones demostraron que el oscurecimiento se debía a polvo sólido, probablemente producido por la misma estrella, que formó una pantalla y bloqueó parte de su brillo. Esto no parece una señal de explosión inminente. (4) Las estrellas no son cuerpos celestes inmutables. Pasan por diferentes etapas dependiendo de su masa. Una estrella se forma cuando la gravedad concentra en una región suficiente masa a una temperatura adecuada para dar inicio a un proceso llamado fusión nuclear, en el que varios núcleos atómicos se unen y forman un núcleo más pesado. En el caso de una estrella como el Sol, se fusionan núcleos de hidrógeno para formar helio, liberando energía. (5) Las estrellas gigantes rojas se encuentran en la etapa final de su evolución y cuando este combustible nuclear se termina, cesa la fusión nuclear: la estrella explota y se transforma en una supernova. Los astrónomos se preguntaron si esto era lo que le estaba pasando a Betelgeuse. (6) Utilizando los instrumentos del Observatorio Europeo Austral en el Gran Telescopio de Chile, Miguel Montargès y sus colegas, uno del ciclo de nacimiento ellos, José Sánchez Bermúdez del Instituto de Astronomía de la UNAM, capturaron imágenes de Betelgeuse tanto antes como durante lo que llamaron el Gran Oscurecimiento. Comparando estas imágenes observaron que la estrella no se había contraído ni había perdido su brillo de manera uniforme. El cambio se concentró en el hemisferio sur de la estrella. (7) Hasta ahora los astrónomos no tienen forma de predecir cuándo morirá una estrella. Pero los resultados de esta investigación, publicados en la revista Nature el mes de junio, sientan las bases para entender mejor las propiedades de un grupo de estrellas, las masivas gigantas rojas, lo que resulta relevante ya que son protagonistas del ciclo de nacimiento y muerte estelar y de la evolución química. Duhne Backhauss, Martha, “Una estrella gigante se oscurece”, ¿Cómo ves? Revista de Divulgación de la Ciencia, no. 273, agosto de 2021. Recuperado de http://www.comoves.unam.mx/numeros/indice/273
CorrectoIncorrecto -
Pregunta 7 de 8
7. Pregunta
Lee el artículo “Algo aterrador” e identifica el tipo de texto que se presenta.
Algo aterrador
La rutina de adultos en trajes formales de colores oscuros llenando las pizarras de palabras extrañas y complicadas cambió de repente. Un profesor con muchos años encima se retiró. Su reemplazo era un personaje increíblemente peculiar. Él tenía unos 30 años, vestía una camisa a cuadros, un chaleco caqui con miles de bolsillos y unos pantalones cortos que competían en número de faltriqueras solo con el chaleco. Su apariencia robusta y ropa inusual era lo que menos llamaba la atención; en todo momento como si de paletas se tratara, cargaba consigo murciélagos disecados. La primera vez que por curiosidad me asomé a la caja donde estaban, grité horrorizada y salí corriendo. Imaginé que quizá se trataba de un cazador de vampiros o un brujo que convertía a los niños en animales y los cargaba como advertencia, de cualquier manera procuré mantener mi distancia. Mi madre, que también era maestra del colegio, conocía perfectamente mi actitud curiosa y se percató de cómo evitaba pasar cerca del aula de biología; con sus inusuales métodos de crianza me llevó casi arrastrándome con el profesor al finalizar los cursos y se quedó en el salón. Ella le explicó lo que yo creía y justo cuando pensé que se dispondría a hechizarme y meterme en la caja, él soltó una carcajeada y sacó uno de sus animales muertos; le estiró las alas y comenzó a explicarme cuidadosamente cómo esas criaturas eran impresionantes, la manera en que la forma de sus alas podía decir de qué se alimentaba y cómo muy pocos chupaban sangre de mamíferos y ninguno se transformaba en humano. A partir de ese momento me gustó la ciencia porque podía convertir fácilmente algo aterrador en interesante. Luisa Fernanda Ortega González Ortega González, Luisa Fernanda, “Algo aterrador”, ¿Cómo ves? Revista de Divulgación de la Ciencia, no. 275, diciembre de 2020. Recuperado de http://www.comoves.unam.mx/numeros/indice/265
CorrectoIncorrecto -
Pregunta 8 de 8
8. Pregunta
Después de leer el texto “Secuelas: el síndrome post-COVID” , deduce el significado de la palabra “comorbilidad”.
Secuelas: el síndrome post-COVID
Secuelas: el síndrome post-COVID José Juan Lozano, Elizabeth Mendoza, Araceli Pérez López, Yvonne Rosenstein y Aleph Prieto Poco a poco el personal de salud y los científicos han ido descubriendo los estragos que la COVID-19 deja en la calidad de vida de enfermos que se han recuperado. La historia de la humanidad está sembrada de epidemias que arrasan poblaciones. Una de las más famosas por su magnitud fue la pandemia de influenza de 1918 que cundió por todos los continentes habitados. Esta versión de gripe mató a más personas que la Primera Guerra Mundial (1914- 1917), de la cual fue contemporánea. Más recientemente padecimos la pandemia de influenza (A) H1N1, con la ventaja de que en 2009 ya existían un antiviral eficaz y una vacuna. La pandemia actual se originó a finales del año 2019 en una provincia de China. El agente que causa la COVID-19 es un tipo de virus que tiene en la cubierta externa unas protuberancias en forma de espiga que recuerdan la corona solar en los eclipses (véase ¿Cómo ves?, Núm. 263). Las espículas se componen de una proteína llamada spike (“pico”), o S, que actúa como una llave de entrada para penetrar en las células. Las variantes que han surgido tienen modificaciones en la proteína S. Para septiembre de 2021 en México han muerto 240 906 personas, y se reporta un porcentaje de recuperación de aproximadamente 80 %. El SARS-CoV-2 seguirá siendo nuestra realidad por algún tiempo. Hay que seguir atendiendo las medidas de prevención. Los factores de riesgo más importantes para padecer la forma grave e incluso mortal de COVID-19 son obesidad, hipertensión arterial y diabetes mellitus. Además de estas “comorbilidades”, otro factor de riesgo es la edad avanzada, aunque ahora vemos que los jóvenes y los niños también se pueden enfermar. En México una de cada cuatro personas es obesa o tiene sobrepeso, y con frecuencia las mismas personas presentan hipertensión arterial y diabetes mellitus, por lo que no es sorprendente que en nuestro país haya cundido la COVID-19 grave y mortal. Por el alto porcentaje de la población mexicana que padece estas comorbilidades es posible que la COVID-19 deje secuelas en más pacientes. Primer paso: la fase aguda La cerradura en la que entra la llave de la proteína S cuando el virus invade las células es una enzima llamada ACE2 (siglas en inglés de “enzima convertidora de angiotensina 2”). Esta enzima es muy común en el organismo. Se encuentra en la superficie de células de muchos órganos y tejidos, pero es particularmente abundante en los pulmones, las arterias, el corazón, los riñones, el intestino y el cerebro. Por eso el virus puede infectar prácticamente cualquier parte del cuerpo, de la cabeza a los pies, lo que explica la amplia variedad de síntomas y de funciones que se ven afectadas durante la fase aguda de la enfermedad, así como las secuelas que deja. La fase aguda de COVID-19 se manifiesta de muchas maneras, que van desde el estado asintomático hasta la muerte. En personas con factores de riesgo, los síntomas más frecuentes son fiebre, tos seca, dolores musculares, cansancio extremo, dolor de garganta y cabeza, diarrea, y pérdida del sentido del gusto y del olfato. La gravedad de la enfermedad dependerá de los órganos afectados. Es frecuente que la COVID-19 cause obstrucción de los vasos sanguíneos, lo cual se relaciona con que la sangre tiende a coagularse en esta enfermedad, y sobre todo con un aumento anormal en los niveles de moléculas que provocan inflamación. Así, en la COVID-19 hay daños inducidos directamente por el virus en las células: daño en el interior de venas y arterias pequeñas y alteraciones en la coagulación que pueden resultar en coágulos. Pero además la presencia del virus desencadena una respuesta inmunitaria que en algunos pacientes es excesiva; al acudir en tropel células del sistema inmunitario a los pulmones provocan en ellos una inflamación desbocada. Dichas células responden así a las señales de las células invadidas por el virus. Estas señales se componen de moléculas conocidas como citocinas, que a su vez atraen más células inflamatorias al sitio de infección, produciendo aún más de estas moléculas en lo que se conoce como “tormenta de citocinas”, característica de la COVID-19. La tormenta de citocinas agrava los síntomas de la COVID-19 y si persiste puede causar la muerte (véase ¿Cómo ves?, Núm. 262). Lo bueno es que estos largos meses de pandemia también han sido de aprendizaje. Ahora los médicos entienden mejor esta nueva enfermedad y disponen de tratamientos, además de vacunas. Después de la COVID Las investigaciones clínicas recientes apuntan a que los síntomas observados después de padecer COVID-19 —las secuelas— también se deben a la inflamación de la fase aguda. Llamamos síndrome post-COVID al conjunto de síntomas que persisten más allá de tres semanas después del diagnóstico de la enfermedad. La incidencia de este síndrome se estima entre 10 y 35 % de los casos, pero puede alcanzar hasta un 85 o 90 % en pacientes que fueron hospitalizados. En otras palabras, nueve de cada 10 pacientes que presentaron COVID-19 grave sufren secuelas. Además de los síntomas más comúnmente asociados al síndrome post-COVID (fatiga, falta de aire, dolor de pecho, pérdida del olfato y gusto), también se presentan síntomas metabólicos (colesterol alto), vasculares (presión alta) y neurológicos (trastornos del sueño, alteraciones de la memoria, del comportamiento, de la actividad muscular), así como neuropatías (debilidad, entumecimiento y dolor en algunas partes del cuerpo). Parece que estos problemas persistentes en el síndrome post-COVID están relacionados con la inflamación residual. El síndrome post-COVID podría también resultar del daño a varios órganos, de los efectos de la ventilación mecánica en los pacientes intubados o de la interacción con otros padecimientos que el paciente ya tenía. Más de una tercera parte de los pacientes con síndrome post-COVID tienen comorbilidades, las más comunes de las cuales son hipertensión y diabetes mellitus. Esto confirma que nuestro estilo de vida y hábitos son determinantes en hacernos resistentes o, por el contrario, vulnerables a las enfermedades. La fatiga es el síntoma más comúnmente reportado por los pacientes con síndrome post-COVID (17-72 %) y se ha reportado hasta siete meses después del inicio de la enfermedad. Aún no se sabe si hay relación entre la fatiga, la gravedad de la COVID-19 y los niveles de inflamación propios de algunas comorbilidades como la diabetes. Entre los mecanismos propuestos para explicar la fatiga se encuentran el estrés oxidativo (véase ¿Cómo ves? Núm. 89), la inflamación leve y la alteración en la generación de proteínas de choque térmico, un grupo de proteínas que producen nuestras células para contender con situaciones de estrés (como las impuestas por la COVID-19). La recuperación de los sentidos del gusto y el olfato puede tomar más de un mes, pero en algunos enfermos llega a tardar hasta seis meses después de la fase aguda de la enfermedad. Se piensa que el mecanismo mediante el cual la infección por SARS-CoV-2 lleva a la pérdida del olfato podría estar relacionado con daño a las neuronas del epitelio olfatorio. En el caso de la pérdida del gusto el mecanismo no está claro, pero podría relacionarse con un daño directo al órgano del gusto, ya que el receptor ACE2 se encuentra también en la lengua y en la boca. Incluso cuando se recuperan esos sentidos, se ha reportado modificación en la percepción de olores y sabores. Las secuelas respiratorias y físicas son de las más comunes entre pacientes hospitalizados por COVID- 19, y persisten por meses después de que el paciente deja el hospital. Se ha reportado que hasta un 40 % de los sobrevivientes de COVID-19 que experimentaron disnea (falta de aire) durante la fase aguda siguen padeciendo este síntoma por lo menos cuatro meses después del inicio de la enfermedad. Y hasta el 22 % de los pacientes con síndrome post-COVID sufren dolor de pecho. Estas secuelas se han relacionado con daño pulmonar residual y tienen un impacto importante en la calidad de vida del paciente. Secuelas neurológicas Como ya mencionamos, el SARS-CoV-2 puede infectar varios tipos de células, y esto incluye a las neuronas. En el cerebro, las neuronas son las células clave para procesar la información sensorial que recibimos del medio ambiente, formar recuerdos, controlar el movimiento de las partes del cuerpo y en general para el funcionamiento del sistema nervioso central. Resulta lógico entonces que los síntomas neurológicos del síndrome post-COVID sean diversos e incluyan pérdida de la concentración, problemas con la memoria, trastornos de ansiedad y dificultades para ejecutar movimientos. De hecho, hasta el 74% de los pacientes que padecieron dificultad respiratoria aguda y requirieron ventilación mecánica han presentado algún tipo de deterioro cognitivo. Si bien el deterioro cognitivo post-COVID que se ha reportado no es incapacitante, aún se desconoce si es transitorio o progresivo. La comunicación entre las neuronas también puede verse afectada durante la fase aguda de la COVID-19 —y dejar secuelas— al parecer debido al daño a los axones, que son los “cables” que tienen las neuronas para pasar mensajes entre ellas por medio de impulsos nerviosos. En pacientes que presentaron COVID-19 grave, una secuela relacionada al proceso inflamatorio intenso es el síndrome de Guillain-Barré, una enfermedad en la que nuestro propio sistema inmune ataca componentes de los axones, resultando en debilidad muscular que por lo general comienza en los pies y las piernas y que puede llegar a la parálisis o afectar el bulbo raquídeo, sitio de integración de procesos vitales como el latido del corazón y el control de la respiración. Afortunadamente esto es muy poco frecuente, y menos del 0.5% de los pacientes de COVID-19 desarrollan síndrome de Guillain-Barré. Dado que esta enfermedad es tan nueva, el seguimiento que se ha dado a los pacientes aún no rebasa por mucho los 12 meses, y todavía no sabemos si este daño neurológico es permanente. Como parte del síndrome post-COVID también se ha observado inflamación de los vasos sanguíneos del cerebro. Esto puede ocasionar obstrucción de las arterias que deriva en una trombosis o en hemorragias cerebrales. Lo anterior interrumpe el flujo de oxígeno cerebral y lleva a la muerte de las neuronas en las regiones afectadas, lo que sin duda tiene consecuencias graves. Aunque son pocas las personas que han presentado estas secuelas, en general debemos estar atentos a cualquier signo que deba ser atendido por un médico. Seguramente el intenso trabajo de los científicos y médicos pronto nos dará respuestas y opciones terapéuticas. Los datos disponibles hasta el momento indican que al menos 10% de los pacientes que sobreviven a la COVID-19 padecen síntomas semanas después de haber superado la fase aguda de la enfermedad, aunque esta cifra puede estar subestimada debido a que gran parte de los casos de COVID-19 no se diagnostican formalmente. Aún sabemos muy poco de la evolución de las secuelas, principalmente porque se trata de un síndrome nuevo y no hemos podido observar a los pacientes durante mucho tiempo. Día con día, los hospitales y centros de investigación aportan datos nuevos que permiten identificar mejor a los pacientes con síndrome post-COVID y desarrollar estrategias efectivas para tratar o incluso prevenir las secuelas de la COVID-19. Esta enfermedad nos ha traído retos que los médicos y los científicos del mundo entero han confrontado trabajando para entender y combatir la COVID-19, y también ahora con el síndrome post-COVID. Pérez Solis, Isabel, “Coronavirus. Las inquietantes secuelas de la COVID-19”, Ciencia UNAM, DGDC: http://ciencia.unam.mx/leer/1091/despues-del-coronavirus-las-inquietantes-secuelas-de-la covid-19- “Alteraciones del sueño post-COVID-19 y los síntomas a largo plazo”, La UNAM responde: www.youtube.com/watch?v=pS1J1OeKc00 Respira México, Teatro UNAM, Cultura UNAM: https://respirateatrounam.com.mx José Juan Lozano Nuevo es médico internista del Hospital General Ticomán. Elizabeth Mendoza Portillo es médico y jefa de guardia del servicio de Terapia Intensiva Neurológica del Instituto Nacional de Neurología “Manuel Velasco Suárez”. Araceli Pérez López es investigadora titular de la Unidad de Investigación en Biomedicina de la Facultad de Estudios Superiores Iztacala de la UNAM. Yvonne Rosenstein es investigadora titular del Departamento de Fisiología Molecular y Bioprocesos del Instituto de Biotecnología de la UNAM. Aleph Prieto es investigador titular del Departamento de Neurobiología Celular y Molecular del Instituto de Neurobiología de la UNAM.
CorrectoIncorrecto

